Der Vorschlag der Bundesministerien für Gesundheit und Justiz für eine Fortentwicklung des Infektionsschutzgesetzes sieht vor, dass ab Oktober 2022 weiter in bestimmten Bereichen eine Masken- und Testpflicht sowie Abstandsregeln und Beschränkungen von Veranstaltungen gelten sollen. „Frisch Geimpfte“ und Genesene, deren Impfung beziehungsweise deren Erkrankung maximal drei Monate zurückliegen darf, sowie Getestete sollen teilweise von der Maskenpflicht befreit sein. Von Karsten Montag.
Dieser Beitrag ist auch als Audio-Podcast verfügbar.
Podcast: Play in new window | Download
Während andere Staaten derzeit ihre Ausnahmeregelungen zur Bewältigung der Coronakrise beenden, haben Gesundheitsminister Lauterbach und Justizminister Buschmann einen Vorschlag für eine Fortentwicklung des Infektionsschutzgesetzes vorgelegt. Die bisherigen Maßnahmen, die am 23. September auslaufen, sollen bis Ende September verlängert werden. Vom 1. Oktober 2022 bis zum 7. April 2023 sollen dann die Maskenpflicht im Luft- und öffentlichen Personenfernverkehr sowie die Masken- und Testpflicht in Krankenhäusern und Pflegeeinrichtungen fortbestehen.
Den Bundesländern wird die Möglichkeit eingeräumt, weitergehende Regelungen wie eine Maskenpflicht in öffentlich zugänglichen Innenräumen, in Schulen und anderen Bildungseinrichtungen sowie eine Testpflicht in Gemeinschaftseinrichtungen, verpflichtende Hygienekonzepte, Mindestabstände und Personenobergrenzen für Veranstaltungen zu erlassen. Auch die 3G-Regel soll in leicht abgewandelter Form eine Renaissance erleben. Für Geimpfte, Genesene und Getestete soll es eine „zwingende Ausnahme“ von der Maskenpflicht bei Freizeit-, Kultur- oder Sportveranstaltungen, in Freizeit- und Kultureinrichtungen sowie in gastronomischen Einrichtungen geben. Hierbei ist zu beachten, dass nur noch diejenigen als „geimpft“ gelten, deren letzte Impfung höchstens drei Monate zurückliegt.
Als Begründung nennen die beiden Minister, dass im „Herbst und Winter […] mit einem saisonalen Anstieg der COVID-19-Fälle zu rechnen [ist] – und mit einer gesteigerten Belastung des Gesundheitssystems und der sonstigen kritischen Infrastruktur“. Zudem seien Masken in bestimmten Situationen zumutbar und wirksam.
Saisonale Anstiege von Atemwegserkrankungen hat es auch schon vor Corona gegeben und die Wirksamkeit von Masken im Alltag ist nicht erwiesen
Einen saisonalen Anstieg von Atemwegserkrankungen mit einer gesteigerten Belastung des Gesundheitssystems gab es auch schon vor 2020. Dies kann also kein Kriterium für besondere Maßnahmen sein, insbesondere dann nicht, wenn es selbst während der höchsten Erkrankungswellen in der Coronakrise nicht zu einer Überlastung des Gesundheitssystems gekommen und seit dem Aufkommen der Omikron-Variante erst recht nicht mehr damit zu rechnen ist.
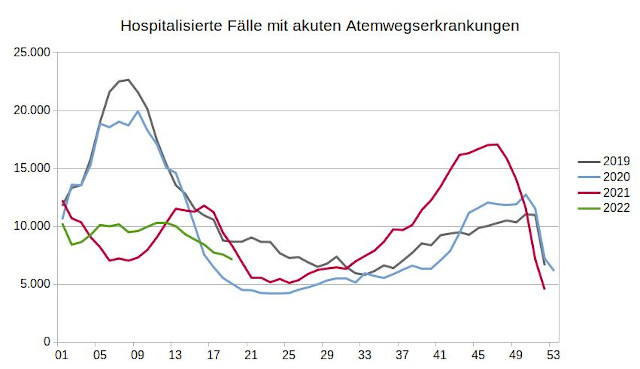
Die vom Institut für das Entgeltsystem im Krankenhaus (InEK) regelmäßig veröffentlichten Abrechnungsdaten der Krankenhäuser zeigen, dass die Anzahl der im Krankenhaus behandelten Fälle mit akuten Atemwegserkrankungen 2020 um 11,5 und 2021 um 10,5 Prozent jeweils im Vergleich zu 2019 zurückgegangen sind. In den ersten vier Monaten 2022 ist die Anzahl der hospitalisierten Fälle mit akuten Atemwegserkrankten sogar um 41,2 Prozent im Verhältnis zum Vergleichszeitraum 2019 zurückgegangen.
Auch die wöchentliche Auswertung macht deutlich, dass es zu keinem Zeitpunkt während der Coronakrise zu Belastungsspitzen gekommen ist, die höher waren als im Frühjahr 2019. Hierbei ist zu berücksichtigen, dass der Winter 2018/19 im Vergleich zur Grippesaison 2017/18 hinsichtlich Atemwegserkrankungen zudem sehr mild verlaufen ist.
Abbildung 1: Hospitalisierte Fälle mit akuten Atemwegserkrankungen (ICD-10-Code J00 bis J22) je Kalenderwoche, Datenquelle: Datenbrowser des Instituts für das Entgeltsystem im Krankenhaus
Bezüglich der Wirksamkeit von Masken hat die von Bundestag und Bundesrat beauftragte Sachverständigenkommission in ihrem Evaluationsbericht festgestellt, dass neben der allgemeinen und im Labor bestätigten Wirksamkeit von Masken nicht abschließend geklärt ist, wie groß der Schutzeffekt in der täglichen Praxis ist, da randomisierte, klinische Studien zur Wirksamkeit von Masken fehlen würden (siehe Seite 99, Evaluationsbericht).
Offensichtlich ist der Sachverständigenkommission entgangen, dass im Frühjahr 2020 in Dänemark eine randomisierte, klinische Studie zur Wirksamkeit von Gesichtsmasken im Alltag mit knapp 6.000 Teilnehmern durchgeführt wurde. Die Untersuchung, die im März 2021 veröffentlicht wurde*, kam zu dem Ergebnis, dass das Tragen von Masken im Vergleich zur Kontrollgruppe zu keinen signifikant geringeren Infektionen geführt hat.
Intensivstationen deutlich weniger belastet als medial dargestellt
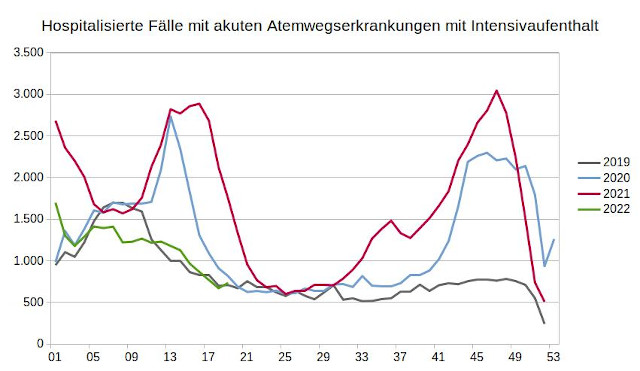
In den Jahren 2020 und 2021 kam es im Vergleich zu 2019 in mehreren Wellen zu einer hohen Anzahl von Fällen akuter Atemwegserkrankungen, die eine Intensivbehandlung notwendig machten. In den ersten vier Monaten des Jahres 2022 sind die Fälle wieder unter das Niveau im Vergleichszeitraum 2019 zurückgefallen.
Abbildung 2: Hospitalisierte Fälle mit akuten Atemwegserkrankungen mit Intensivaufenthalt je Kalenderwoche, Datenquelle: Datenbrowser des Instituts für das Entgeltsystem im Krankenhaus
Die gestiegene Anzahl von Patienten mit Atemwegserkrankungen auf den Intensivstationen hat eine ganze Reihe von Befürchtungen ausgelöst, ja, sie war das wichtigste Argument für die Behauptung, das deutsche Gesundheitssystem hätte aufgrund von COVID-19 wiederholt vor einer Überlastung gestanden. Viele einflussreiche Medien zeigten Bilder von invasiv beatmeten Patienten auf Intensivstationen, die das bedrohliche Potential der Krankheit unterstreichen sollten. Bereits zu Beginn der Coronakrise wurde unter anderem von der Tagesschau die Gefahr heraufbeschworen, Ärzte müssten aufgrund mangelnder Beatmungsplätze entscheiden, wer überlebt und wer nicht.
Dieses Schreckensszenario wurde als Begründung für Maßnahmen herangezogen, welche die Grundrechte der Bürger auf eine bisher nie dagewesene Art eingeschränkt sowie zu Ausuferungen wie der Ausgrenzung von Ungeimpften aus dem öffentlichen Leben und der Forderung nach einer allgemeinen Impfpflicht geführt haben. Eine nähere Betrachtung der Krankenhausabrechnungsdaten belegt jedoch, dass es aufgrund von COVID-19 weder zu einer Überlastung der Intensivstationen noch zu einem Anstieg von Fällen mit invasiver Beatmung gekommen ist und dass eine derartige Entwicklung auch zu keinem Zeitpunkt absehbar war.
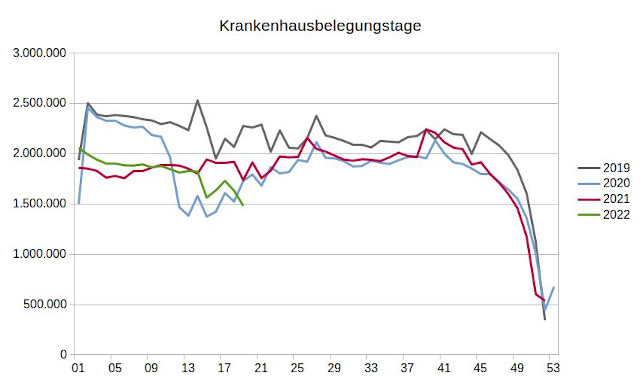
Krankenhausbelegungstage mit Intensivaufenthalt auf dem Niveau vor der Coronakrise oder sogar deutlich darunter
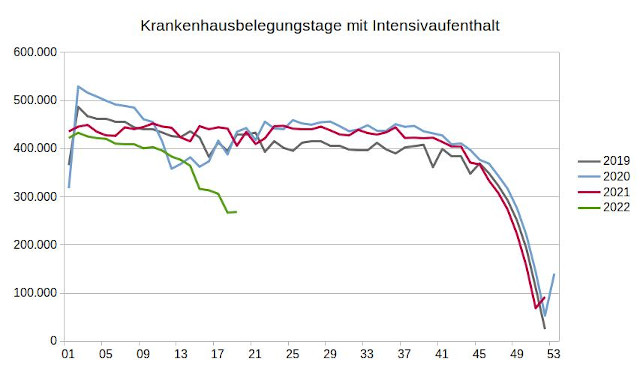
Die Krankenhausbelegungstage mit Intensivaufenthalt sind in 2020 um 5,8 und 2021 um 3,5 Prozent im Vergleich zu 2019 gestiegen. In den ersten vier Monaten in 2022 sind die Belegungstage mit Intensivaufenthalt hingegen um 11,9 Prozent im Verhältnis zum Vergleichszeitraum in 2019 zurückgegangen. Auch die wöchentliche Betrachtung zeigt, dass es während der Coronakrise zu keinen außergewöhnlichen Belastungsspitzen gekommen ist.
Die durch Neuaufnahmen ausgelösten Krankenhausbelegungstage mit Intensivaufenthalt hatten im Zeitraum Januar 2019 bis April 2022 in der zweiten Kalenderwoche 2020 mit knapp 530.000 Tagen ihren höchsten Stand. Zu diesem Zeitpunkt gab es in Deutschland noch keinen einzigen bestätigten COVID-19-Fall. In der Folgezeit wurde dieser Wert nicht mehr überschritten, und der Verlauf der Belegungstage in 2020 und 2021 entspricht im Wesentlichen dem in 2019. In den ersten vier Monaten in 2022 liegen die Belegungstage mit Intensivaufenhalt ausnahmslos deutlich unter dem Niveau von 2019.
Abbildung 3: Krankenhausbelegungstage mit Intensivaufenthalt durch Neuaufnahmen je Kalenderwoche, Datenquelle: Datenbrowser des Instituts für das Entgeltsystem im Krankenhaus
Dass es aufgrund von COVID-19 zu keinem Zeitpunkt zu einer außerordentlichen Überlastung oder einer drohenden Überlastung der Intensivstationen in Deutschland gekommen ist, bestätigt auch die Zeitreihe „Belegung von COVID-19-Fällen und Non-COVID-Fällen auf den Intensivstationen“ des im April 2020 durch das Bundesgesundheitsministerium ins Leben gerufenen DIVI-Intensivregisters.
Fälle mit invasiver Beatmung haben zu keiner Zeit ein kritisches Niveau erreicht
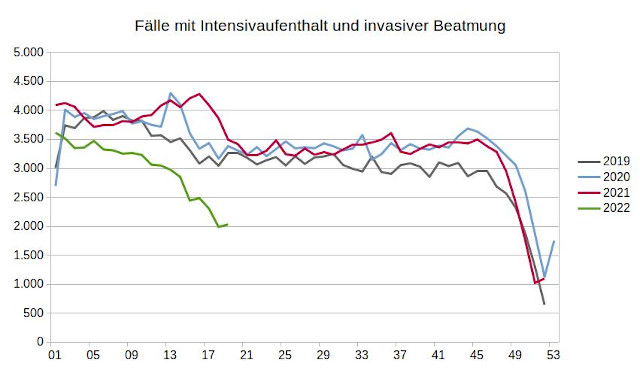
Voraussetzung einer invasiven Beatmung ist die Einführung eines Tubus über den Mund in die Luftröhre. In 2020 lag die Anzahl der Fälle mit Intensivaufenthalt sowie einem derartigen Eingriff um 9,6 und 2021 um 10,5 Prozent höher als in 2019. Die wöchentliche Auswertung zeigt jedoch, dass es in 2020 nur in der Kalenderwoche 13 und in 2021 nur in den Kalenderwochen 16 und 17 zu einem mehr als fünf Prozent höheren Wert als dem Höchstwert in 2019 gekommen ist. Der übrige Verlauf in 2020 und 2021 ähnelt demjenigen in 2019. Die Anzahl der Fälle mit Intensivaufenthalt und Intubierung zur invasiven Beatmung in den ersten vier Monaten in 2022 liegt sogar fast ausschließlich deutlich niedriger als im Vergleichszeitraum 2019.
Abbildung 4: Fälle mit Intensivaufenhalt und endotrachealer Intubation (Voraussetzung für invasive Beatmung) je Kalenderwoche, Datenquelle: Datenbrowser des Instituts für das Entgeltsystem im Krankenhaus
Auch die seit Ende 2020 erfassten freien Kapazitäten zur invasiven Beatmung in der gleichnamigen Zeitreihe des DIVI-Intensivregisters bestätigen, dass es in 2021 in Deutschland nicht annähernd zu einem Engpass bei den zur Verfügung stehenden Beatmungsplätzen gekommen ist.
Krankenhäuser hätten ein Vielfaches an COVID-19-Patienten aufnehmen können, ohne an ihre Belastungsgrenzen zu kommen
Die Anzahl der Krankenhausbelegungstage ist in ihrer Gesamtheit 2020 um 13,6 und 2021 um 13,3 Prozent jeweils im Vergleich zu 2019 zurückgegangen. In den ersten vier Monaten 2022 beträgt der Rückgang der Belegungstage sogar 20,5 Prozent im Verhältnis zum Vergleichszeitraum 2019.
Abbildung 5: Krankenhausbelegungstage durch Neuaufnahmen je Kalenderwoche, Datenquelle: Datenbrowser des Instituts für das Entgeltsystem im Krankenhaus
Der Expertenbeirat des Bundesgesundheitsministeriums, der auf Basis der Krankenhausabrechnungsdaten regelmäßig Analysen zum Leistungsgeschehen der Krankenhäuser und zur Ausgleichspauschale in der Coronakrise erstellt, geht davon aus, dass das geringere Inanspruchnahmeverhalten der Bevölkerung von Krankenhausleistungen der Hauptgrund für die Unterauslastung ist und nicht die aktive Absage von Behandlungen durch die Krankenhäuser.
Lungenentzündungen waren bis Ende 2021 die hauptsächliche Ursache einer Hospitalisierung bei einer bestätigten SARS-CoV-2-Infektion, da der Erreger bis zum Aufkommen der Omikron-Variante sich vornehmlich in den unteren Atemwegen angesiedelt hat. 2020 haben Lungenentzündungen in Zusammenhang mit einer bestätigten COVID-19-Erkrankung knapp 950.000 Krankenhausbelegungstage ausgelöst, 2021 waren es etwas mehr als 2 Millionen Tage. Da die Belegungstage in ihrer Gesamtheit von 110,5 Millionen in 2019 auf 95,5 Millionen in 2020 und 96 Millionen in 2021 zurückgegangen sind, hätten rein rechnerisch 2020 16 Mal und 2021 immerhin sieben Mal mehr Lungenentzündungen aufgrund einer SARS-CoV-2-Infektion behandelt werden können, ohne dass die Auslastung von 2019 überschritten worden wäre.
Was ist mit der Behauptung, nur die Maßnahmen und die Impfungen hätten eine Überlastung verhindert?
Die Sachverständigenkommission gelangt in ihrem Evaluationsbericht zu der Erkenntnis, dass kein eindeutiger Zusammenhang zwischen der Strenge der Maßnahmen und dem Verlauf der Inzidenzen festzustellen sei. Falls eine Wirksamkeit von Lockdowns, Schulschließungen, Kontaktnachverfolgung und 2G-/3G-Regelungen überhaupt messbar sei, dann sei diese höchstens kurzfristig und begrenzt. Für eine genauere Bewertung der Maßnahmen fehle es an Datenmaterial. Das Robert Koch-Institut (RKI) hätte es versäumt, diese Daten begleitend zu den Maßnahmen zu sammeln.
Ähnlich schwierig ist eine Abschätzung der Wirksamkeit der Impfungen auf die Belastungssituation der Krankenhäuser. Die Sachverständigenkommission hat aufgrund der Komplexität auf eine Bewertung der Wirksamkeit der Impfungen verzichtet und verweist auf die Empfehlungen der Ständigen Impfkommission. Auf Basis der vom RKI in seinen Wochenberichten bereitgestellten Daten zur Impfwirksamkeit soll nachfolgend die Anzahl der Krankenhaus- und Intensivfälle grob abschätzt werden, die durch die Impfungen rein statistisch vermieden wurden.
Zwischen der 5. und 48. Kalenderwoche 2021 sind gemäß RKI knapp 88.000 symptomatische COVID-19-Fälle mit Angabe zum Impfstatus ab einem Alter von 12 Jahren hospitalisiert worden. Davon waren nur knapp 13.000 vollständig geimpft und über 75.000 ungeimpft. Berücksichtigt man die Impfquote in der Bevölkerung, sind rein rechnerisch knapp 381.000 Krankenhausfälle in diesem Zeitraum durch die Impfung vermieden worden. Angenommen, bei diesen Fällen hätte es sich ausschließlich um Lungenentzündungen gehandelt, dann hätte dies in 2021 eine Mehrbelastung von circa 5 Millionen Krankenhausbelegungstage ausgelöst. Statt eines Rückgangs der Belegungstage um 13 Prozent im Vergleich zu 2019 wäre es hierdurch nur zu einem Rückgang von 10 Prozent gekommen. Die Krankenhäuser hätten die zusätzlichen COVID-19-Fälle also problemlos aufnehmen können.
Analog wäre es auf Basis der Daten des RKI ohne die Impfung im Zeitraum der 5. bis 48. Kalenderwoche 2021 zu zusätzlichen knapp 60.000 COVID-19-Fällen gekommen, die eine intensivmedizinische Behandlung benötigt hätten. Wiederum angenommen, dass es sich bei diesen Fällen allesamt um Lungenentzündungen gehandelt hätte, hätte dies zu einer Steigerung der Krankenhausbelegungstage in 2021 von 8,6 Prozent statt der tatsächlichen 3,5 Prozent im Vergleich zu 2019 geführt.
Diese hypothetischen Zahlen sind jedoch mit großer Vorsicht zu behandeln und stellen nur eine grobe Schätzung dar, da die Angaben des RKI sehr ungenau sind. Gemäß der Krankenhausabrechnungsdaten des InEK sind zwischen der 5. und 48. Kalenderwoche 2021 etwas mehr als 260.000 bestätigte COVID-19-Fälle stationär behandelt worden. Laut der Meldedaten der Gesundheitsämter, die vom RKI zusammengefasst werden, sind in diesem Zeitraum jedoch nur knapp 190.000 COVID-19-Fälle hospitalisiert worden. Irgendwo zwischen den Meldungen der Krankenhäuser an die Gesundheitsämter, der Übertragung dieser Meldedaten an die zuständigen Landesbehörden und von dort an das RKI sowie der Zusammenfassung des RKI sind also mehr als 70.000 Fälle verlorengegangen.
Von den 190.000 hospitalisierten COVID-19-Fällen, die dem RKI über das Meldesystem bekannt sind, liegen wiederum nur für knapp 88.000 Fälle mit einem Alter ab 12 Jahren ausreichend Informationen vor, dass diese als symptomatisch mit Angabe zum Impfstatus eingestuft werden können. Im Zeitraum der 5. bis 48. Kalenderwoche 2021 sind jedoch gemäß der Abrechnungsdaten der Krankenhäuser allein knapp 140.000 Fälle ab einem Alter von 16 Jahren aufgrund einer Lungenentzündung in Zusammenhang mit einer bestätigten SARS-CoV-2-Infektion stationär behandelt worden. Es ist nicht verwunderlich, dass dem RKI im Rahmen der Bewältigung der Coronakrise mehrfach, auch von Seiten einflussreicher Politiker, ein Datenchaos vorgeworfen wurde.
Nicht zu vergessen sind letztendlich diejenigen Fälle, die aufgrund von Nebenwirkungen der COVID-19-Impfungen stationär behandelt werden mussten. Zwischen der 5. und 48. Kalenderwoche 2021 haben die Krankenhäuser allein knapp 15.000 Fälle abgerechnet, die mit Nebenwirkungen der Impfungen hospitalisiert wurden. Geht man davon aus, dass bei den Nebenwirkungen eine erhebliche Untererfassung auftritt, ist auch dieser Faktor bei der Belastung der Krankenhäuser nicht zu vernachlässigen.
Zusammenfassend lässt sich sagen, dass die Bettenkapazität der deutschen Krankenhäuser auch ohne die Impfung in 2021 wahrscheinlich ausreichend dimensioniert war, um die Coronakrise zu bewältigen. Hinsichtlich der Belastung der Intensivstationen lässt sich aufgrund der mangelhaften Datenlage nur schwer abschätzen, ob es ohne die Impfungen zu kritischen Belegungsspitzen gekommen wäre.
Grund für Überlastung ist an anderer Stelle zu suchen
Wenn es in Deutschland trotz der hier genannten Zahlen an vereinzelten Stellen zu einer Überlastung oder drohenden Überlastung im Gesundheitswesen gekommen ist, dann ist der Grund eher bei dem Mangel an Fachkräften zu suchen als bei der Bettenkapazität der Krankenhäuser. Der bereits vor der Coronakrise feststellbare Personalmangel in den Krankenhäusern wurde durch die politisch angeordneten Maßnahmen zur Bewältigung von COVID-19 noch verschärft. Die Quarantäne von infizierten Pflegekräften ist hierbei als Hauptursache zu sehen.
Doch auch die einrichtungsbezogene Impfpflicht trägt sicherlich nicht zur Entlastung der angespannten Personalsituation bei. Hinzu kommen besondere Isoliermaßnahmen von infizierten Patienten, welche den Arbeitsaufwand in den Kliniken erhöhen.
Offenbar andere Gründe ausschlaggebend für die Fortführung der Maßnahmen
Einen Hinweis darauf, was die tatsächliche Motivation der Regierung für die Fortführungen eines Teils der Maßnahmen über den September 2022 hinaus sein könnte, liefert der Evaluationsbericht. Dort steht auf Seite 99:
„Es ist zu beachten, dass das Tragen von Masken auch einen psychologischen Effekt hat, da durch Masken im Alltag allgegenwärtig auf die potentielle Gefahr des Virus hingewiesen wird.“
Wie bereits während der letzten zwei Jahre, insbesondere aber im Sommer 2020 und 2021, ist also angesichts der in diesem Beitrag dargelegten Belastung des Gesundheitssystems nicht die tatsächliche, sondern die potentielle Gefahr des Virus ausschlaggebend für eine Maskenpflicht. Nimmt man nun noch Geimpfte, Genesene und Getestete von der Maskenpflicht aus, erzeugt man ähnlich wie bei den 2G-/3G-Regelungen aus dem Herbst 2021 eine Zweiklassengesellschaft, in der Ungeimpfte zur Impfung gedrängt werden sollen. Auch hier spricht die Sachverständigenkommission in ihrem Evaluationsbericht auf Seite 88 offen die Hintergründe dieser Regelungen an:
„[…] 2G/3G-Regeln [verfolgten] nicht nur das Ziel, Neuinfektionen durch Minderung von Nahkontakten mit ungeimpften Personen zu vermeiden, sondern sollten auch für ungeimpfte Personen einen Anreiz zur Impfung geben.“
Dass Geimpfte nur noch den Vorzug der Ausnahme genießen dürfen, wenn sie sich spätestens alle drei Monate einer Auffrischimpfung unterziehen, entblößt letztendlich das offensichtlich eigentliche Ziel von Gesundheitsminister Lauterbach und seines Kabinettskollegen Buschmann im Justizministerium: die gesellschaftliche Verankerung eines medizinisch fragwürdigen regelmäßigen Dauerimpfens mit einem nur bedingt zugelassenen Präparat, dessen Nebenwirkungen und Langzeitfolgen noch nicht ausreichend geklärt sind.
Liegt den beiden Politikern und ihren Unterstützern wirklich die Gesundheit der Bevölkerung am Herzen? Oder geht es hier nicht eher um einen Paradigmenwechsel, indem eine im Grunde für den Großteil der Menschheit harmlose, wiederkehrende Atemwegserkrankung zu einer existenziellen Bedrohung erklärt wird, um Krankenkassen- und Gesundheitsbeiträge aus dem klassischen Gesundheitsbetrieb der Krankenhäuser in die Taschen der Pharmaindustrie und ihrer Finanziers umzuleiten?
*An dieser Stelle wurde am 11.08.2022 der Veröffentlichungszeitpunkt der Studie ergänzt.
Titelbild: photocosmos1/shutterstock.com